Introdução: não existe unanimidade na literatura em relação ao impacto da presença de bloqueio de ramo direito (BRD) ou de ramo esquerdo (BRE) em pacientes (pts) com coronariopatia aguda, principalmente no longo prazo após a alta hospitalar, objetivo principal do presente estudo.
Métodos: de uma população não selecionada de 5274 pts com diagnóstico de coronariopatia aguda (78,9% com infarto agudo do miocárdio – IAM, desses 51,6% com IAM com supradesnível de ST), incluídos prospectivamente em banco de dados administrativo, 982 foram pareados (“propensity matched”) de acordo com a presença (N=492) ou não de Bloqueio de Ramo (N=492) novo ou presumivelmente novo quando da hospitalização. Como esperado, os grupos eram similares em relação a 14 variáveis basais e intra-hospitalares previamente selecionadas. O impacto do BRD e do BRE sobre a mortalidade intra-hospitalar e no longo prazo (máximo 16,7 anos, média 4,5 anos, 95% IC 4,21 a 4,77 anos) após a alta foi analisado em modelos uni e multivariados em cada fase de seguimento.
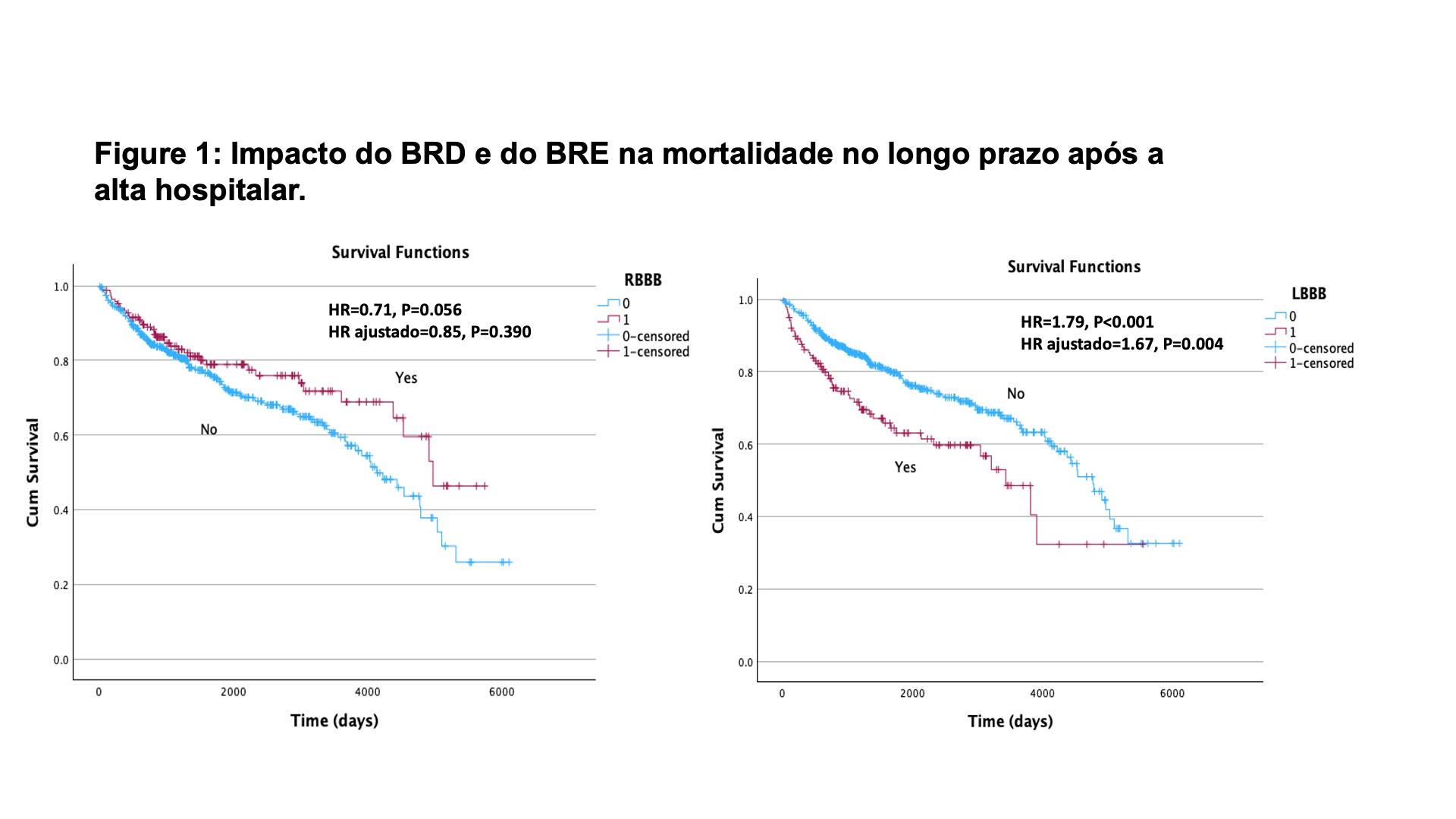
Resultados: A) Mortalidade intra-hospitalar: as incidências de BRD em pts que faleceram ou receberam alta hospitalar foram 29,0% e 27,8%, respectivamente (OR=1.06, P=0,773); as incidências de BRE foram, respectivamente, 25,0% e 22,1% (OR 1,17, P=0,468). Em modelo ajustado, as variáveis que se correlacionaram independentemente com mortalidade foram IAM com supradesnível de ST (OR=1,96, P=0,036), Killip >1 na admissão (OR=2,35, P=0,001), choque cardiogênico durante a hospitalização (OR=42,22, P<0.001) e idade (OR=1,07, P<0.001). B) Mortalidade no longo prazo após alta excluindo óbito intra-hospitalar: como se pode ver na Figura 1, o BRD não se associou com aumento da mortalidade no longo prazo, ao contrário do BRE. No modelo ajustado, outras variáveis que se associaram de forma independente com mortalidade, além do BRE, foram: história de cirurgia de revascularização miocárdica (HR=1,61, P=0,005) e tabagismo (HR=0,41, P=0,003); IAM de parede anterior (HR=1,40, P=0,048); sexo masculino (OR=1,54, P=0,019); Killip >1 na admissão (HR=1,62, P=0,003) e idade (HR=1,04, P<0,001).
Conclusão: A presença de BRD ou BRE não influenciou a mortalidade intra-hospitalar. No longo prazo após a alta hospitalar, BRE se associou com mortalidade, ao contrário do BRD.